Chirurgia Ginecologica Bologna
Innovazione tecnologica e centralità della paziente
Soluzioni mini-invasive d'avanguardia per la salute e il benessere femminile
Il Centro Omniclinics di Bologna si pone come punto di riferimento per la chirurgia ginecologica moderna. Il nostro obiettivo è offrire risposte efficaci alle patologie dell’apparato riproduttivo e del pavimento pelvico attraverso un approccio che privilegia la mini-invasività.
Ogni intervento è studiato per ridurre i tempi di recupero e preservare, dove possibile, la fertilità e l’armonia funzionale della donna.
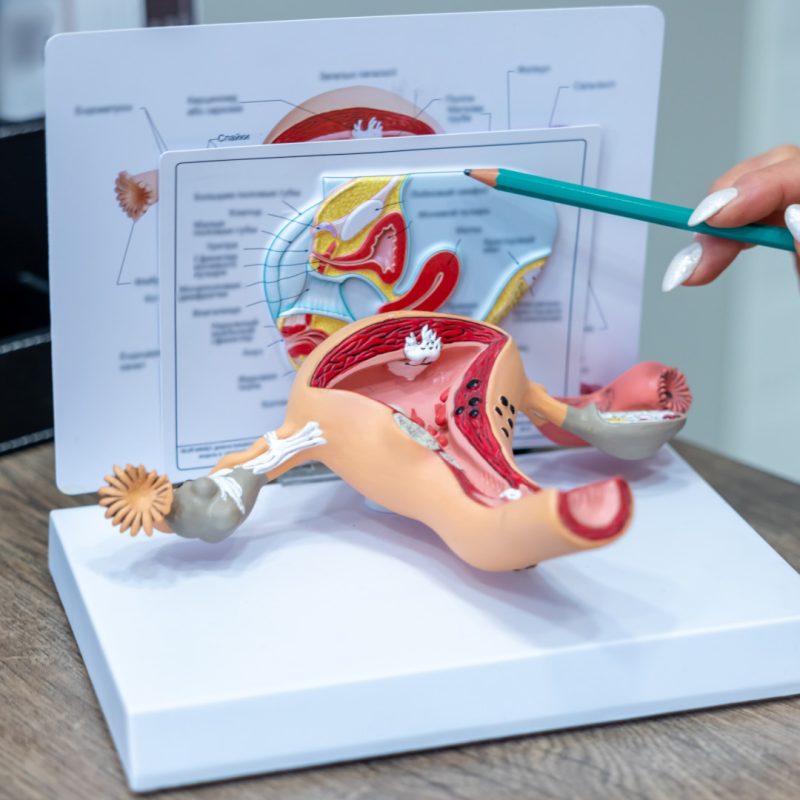
Oltre a tempi rapidi e a una strumentazione medico chirurgica sempre di alto livello, Ominiclics si distingue per l’approccio multidisciplinare in ogni percorso diagnostico e terapeutico.
Grazie a un’equipe di specialisti con competenze diverse, possiamo occuparci della salute della donna a 360°, dalla visita ginecologica ai controlli ecografici diagnostici, fino a interventi specifici di chirurgia ginecologica e alla fecondazione assistita (PMA).
Trattamenti per lesioni da HPV: utilizziamo la diatermocoagulazione ginecologica per l’asportazione precisa di condilomi e piccole lesioni cutanee o mucose.
Vaporizzazione Ginecologica: una tecnica avanzata indicata per la risoluzione di fibromi, endometriosi in stadio iniziale e verruche vaginali, minimizzando l’impatto sui tessuti circostanti.
Diagnostica della fertilità: L’endoscopia transvaginale (TVE) permette di indagare le cause di infertilità tubarica e intervenire contestualmente sulla rimozione di polipi.
Revisione della cavità uterina (RCU): un intervento fondamentale per la gestione di sanguinamenti anomali, polipi o residui endouterini, mirato a ripristinare la corretta funzionalità dell’utero.
Correzione del prolasso uterino: percorsi personalizzati che spaziano dalla riabilitazione conservativa agli interventi chirurgici correttivi per migliorare la qualità della vita quotidiana.
* I test e gli screening specifici raccomandati possono variare in base all’età della donna, alla storia familiare, alla storia clinica personale e ai fattori di rischio. È essenziale discutere le proprie esigenze di salute e il programma di screening con il proprio medico.
Infezioni e lesioni da Papilloma Virus (HPV): il Papilloma Virus è un virus molto diffuso che si trasmette principalmente per via sessuale. Alcuni tipi possono causare verruche genitali, mentre altri possono provocare lesioni delle cellule del collo dell’utero che, se non controllate nel tempo, possono evolvere in tumori (soprattutto del collo dell’utero). Per questo sono importanti screening come Pap test e HPV test e la vaccinazione preventiva.
Endometriosi lieve: presenza di tessuto simile all’endometrio (la mucosa che riveste l’utero) al di fuori dell’utero, ad esempio su ovaie o peritoneo. Può causare dolori mestruali intensi, dolore pelvico e talvolta difficoltà nel concepimento.
Fibromi uterini: tumori benigni dell’utero formati da tessuto muscolare. Possono causare sanguinamenti abbondanti, dolore pelvico o senso di pressione, ma spesso sono asintomatici.
Poliposi e anomalie della cavità uterina: i polipi uterini sono piccole escrescenze della mucosa dell’utero (endometrio). Possono provocare sanguinamenti anomali o difficoltà di impianto dell’embrione. Le anomalie della cavità uterina includono malformazioni o alterazioni della forma dell’utero che possono interferire con fertilità o gravidanza.
Problematiche legate alla sterilità tubarica: si parla di sterilità tubarica quando le tube di Falloppio sono chiuse o danneggiate, impedendo l’incontro tra ovulo e spermatozoo. Le cause possono includere infezioni pelviche, endometriosi, interventi chirurgici o aderenze. Questo problema può rendere difficile o impossibile il concepimento naturale.
Disfunzioni del pavimento pelvico e prolasso: il pavimento pelvico è l’insieme di muscoli e tessuti che sostengono organi come vescica, utero e retto. Quando questi muscoli si indeboliscono (ad esempio dopo gravidanze, parto o con l’età) possono comparire incontinenza urinaria, difficoltà intestinali o prolasso, cioè la discesa di uno o più organi pelvici verso la vagina.
La visita ginecologica andrebbe svolta con regolarità dai 18 anni in poi (in ogni caso, dall’inizio dell’attività sessuale). Controlli periodici sono indicati soprattutto per le donne in gravidanza e in menopausa, che necessitano di essere seguite in modo costante. Infine è consigliato prenotare una visita ginecologica di fronte a sintomi localizzati all’apparto riproduttivo femminile: perdite anomale, ciclo irregolare, dolore pelvico, prurito o bruciore vaginale.
Come prima cosa occorre portare con sé tutta la documentazione relativa a visite ed esami precedenti, nonché di eventuali terapie in corso.
Prima della visita non è necessario depilarsi, basta applicare una corretta igiene intima.
Nelle 24-48 ore precedenti la visita ginecologica occorre astenersi dai rapporti sessuali. Inoltre occorre evitare l’utilizzo di lavande vaginali o ovuli per almeno 2-3 giorni.
La visita standard comporta sempre una valutazione fisica dell’apparato genitale femminile, cui si possono aggiungere eventuali esami diagnostici.
Durante la visita viene effettuata un’ispezione esterna (osservazione della vulva) e una bimanuale (palpazione di addome e vagina).
Inoltre può essere applicato una speculum per esaminare il canale vaginale e il collo dell’utero.
No, non è necessario depilarsi prima della visita, trattandosi di un mero fattore estetico. Occorre solo una corretta igiene intima.
Meglio evitare, salvo urgenze. La presenza del sangue rende complicata l’analisi (specie nel caso di esami come il Pap Test).
PRENOTA UNA VISITA
Il nostro Staff è qui per ascoltarti, rispondere alle tue domande o metterti in contatto con lo Specialista più indicato alle tue esigenze.
